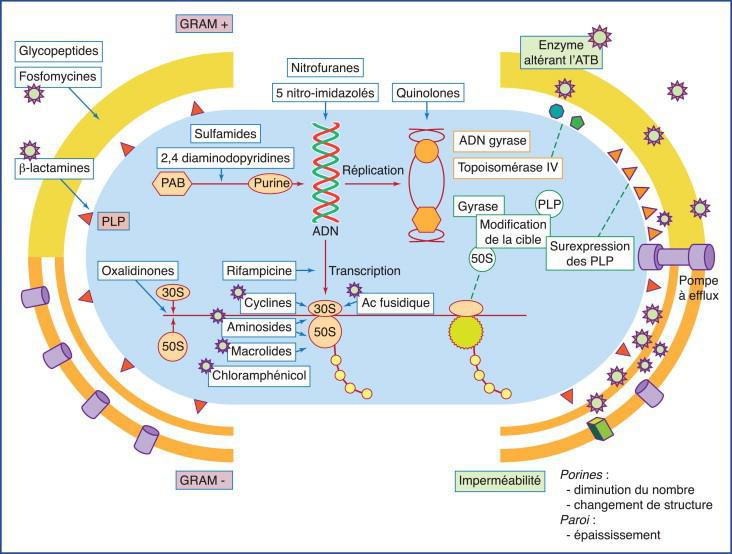
Pour rappel
Mécanisme d’action : Fixation sur les sous-unités 30S ± 50S du ribosome et inhibition de toutes les étapes de la synthèse protéique : initiation, élongation, terminaison. Activité bactéricide rapide et concentration dépendante. Synergie d’action avec les antibiotiques détruisant la membrane
Mécanisme de résistance : Enzymes inactivatrices - Aminosides phospho-transférases (APH) - Aminosides nucléotidyl-transférases (ANT) - Aminosides acétyl-transférases (AAC). Il existe plusieurs sous groupes de chaque enzyme. Imperméabilité. Modification du LPS, diminution des porines Modification de la cible Modification du ribosome
Cliquez sur l'image pour agrandir (source: urofrance.org)
Propriétés pharmacologiques, indications, posologies et modes d’administration, surveillance du traitement
Les aminosides sont une famille d’antibiotiques homogène. Ils ont un intérêt thérapeutique dans les infections sévères en conservant une activité bactéricide vis-à-vis de nombreuses bactéries à Gram négatif et à Gram positif. Compte tenu de leur index thérapeutique étroit (existence d’une néphrotoxicité et d’une ototoxicité), l’utilisation des aminosides doit s’inscrire dans un cadre strict de prescription (indications limitées, schémas d’administration) et s’accompagner d’une surveillance adaptée.
🔵 Pharmacodynamie (PD)
La gentamicine, la tobramycine et la nétilmicine ont une activité microbiologique et des paramètres pharmacocinétiques proches. L’amikacine a des concentrations minimales inhibitrices (CMI) plus élevées, compensées par des concentrations sériques plus élevées. Sur le plan de l’activité microbiologique, quelques différences existent entre les 4 aminosides :
1) coques à Gram positif: la gentamicine et la nétilmicine sont les molécules les plus actives.
2) entérobactéries : les 4 molécules ont une activité comparable, à l’exception de l’amikacine qui est la seule active sur Providencia spp. et de la tobramycine qui présente une activité diminuée vis-à-vis de Serratia marcescens. Les souches productrices d’une bêta-lactamase à spectre élargi (BLSE) conservent respectivement une sensibilité à la gentamicine et à l’amikacine de l’ordre de 50 % et 70 %.
3) Pseudomonas aeruginosa : la tobramycine est l’aminoside le plus bactéricide et celui qui présente le pourcentage de résistance le plus bas.
La fréquence des résistances acquises impose la réalisation d’un antibiogramme.
🔵 Pharmacocinétique
Les aminosides sont éliminés sans métabolite par les reins, sans sécrétion biliaire ni digestive. Leurs propriétés pharmacocinétiques sont comparables et caractérisées par un faible volume de distribution de l’ordre de 0,3 à 0,4 l/kg (ils diffusent de façon médiocre dans de nombreux tissus comme le système nerveux central, les sécrétions bronchiques, l’humeur aqueuse), une fixation aux protéines de l’ordre de 20 % et une demi-vie d’élimination d’environ 2 heures chez les sujets à fonction rénale normale.
🔵 Objectif pharmacocinétique/pharmacodynamique (Pk/Pd) d’un traitement par aminosides
La bactéricidie des aminosides est « concentration-dépendante ». Cette bactéricidie s’accompagne d’un effet post-antibiotique (EPA) prolongé et d’une résistance adaptative à la 1re dose (diminution de la vitesse de bactéricidie, augmentation des CMI et diminution de la durée de l’EPA après la 1re injection). L’effet thérapeutique est maximal si le ratio Cmax/CMI est ≥ 8 à 10 (la posologie utilisée doit permettre d’obtenir des pics de concentration plasmatique d’une valeur au moins égale à 8-10 fois la CMI).
🔵 Indications thérapeutiques
L’utilisation des aminosides en monothérapie est rare et correspond essentiellement à la prise en charge de certaines infections urinaires (pyélonéphrites aiguës de l’adulte ou de l’enfant, notamment en cas d’allergie aux bêta-lactamines ou de résistance aux céphalosporines de troisième génération, pyélonéphrites aiguës gravidiques, etc.).
Dans la quasi-totalité des situations, les aminosides sont utilisés dans le cadre d’une association dans le but de:
1) rechercher une synergie bactéricide (essentiellement démontrée in vitro);
2) prévenir l’émergence de résistances ;
3) élargir le spectre d’activité du traitement.
Les indications des aminosides sont limitées aux situations suivantes :
- chocs septiques non documentés ;
- traitements probabilistes des infections à risque (infections nosocomiales tardives, infections sur corps étranger);
- sujets à risque (immunodéprimés en sepsis sévère, nouveau-nés, mucoviscidose); • certaines infections urinaires ;
- infections documentées ou suspectées à Pseudomonas aeruginosa, Acinetobacter spp., entérobactéries sécrétrices d’une céphalosporinase (Serratia spp., Enterobacter spp., Citrobacter spp.), certaines infections à entérocoques ou à streptocoques viridans et du groupe B;
- endocardites infectieuses à coques à Gram positif et à Bartonella spp. (préférentiellement la gentamicine voire la nétilmicine);
- listérioses et méningites à Listeria monocytogenes.
Dans la majorité des cas, les aminosides sont indiqués seulement:
- en début de traitement, quand l’inoculum est potentiellement élevé et qu’il existe des incertitudes sur l’efficacité du traitement;
- pour une durée ≤ 5 jours, en raison de leur rapport bénéfice/sécurité d’emploi (activité bactéricide/toxicité corrélée à la durée de traitement).
🔵 Modalités d’administration
Les aminosides doivent être administrés par voie intraveineuse, en perfusion de 30 minutes.
Dans la mesure du possible, la voie intra-musculaire doit être évitée. La voie sous-cutanée n’est pas recommandée (problèmes cinétiques, nécrose au site d’injection).
Dans la quasi-totalité des situations, les aminosides doivent être utilisés en dose unique journalière (DUJ) (totalité de la posologie journalière en 1 seule injection). Les données de la littérature montrent que cette modalité de prescription:
- permet d’optimiser les paramètres PK/PD (Cmax/CMI ≥ 8 à 10): seule la DUJ permet d’atteindre les objectifs Pk/Pd sur de nombreuses souches bactériennes, en particulier Pseudomonas aeruginosa;
- favorise les passages tissulaires en raison de gradients de concentration plasma/tissus plus élevés ;
- possède une efficacité clinique au moins identique à une administration répartie en plusieurs injections quotidiennes ;
- est responsable de toxicités rénales et auditives comparables, voire inférieures ;
- diminue le risque d’émergence de mutants résistants.
Pour les endocardites, la posologie journalière est traditionnellement (absence de donnée récente) répartie en 2 à 3 injections/jour, sauf pour les endocardites à streptocoques (DUJ recommandée) et à entérocoques (DUJ pouvant être envisagée).
🔵 Schémas posologiques
Adulte
Les posologies des aminosides sont variables en fonction de la gravité du tableau clinique, du terrain, de la bactérie identifiée ou suspectée, et de la durée du traitement:
- gentamicine, tobramycine: 3 à 8 mg/kg/jour;
- nétilmicine: 4 à 8 mg/kg/jour;
- amikacine: 15 à 30 mg/kg/jour.
Dans toutes les situations sévères où il existe un risque d’augmentation du Vd et/ou un risque d’infection avec une souche ayant une CMI augmentée, il faut utiliser les posologies les plus élevées, surtout en début de traitement.
Sujets âgés, association à des facteurs risquant d’augmenter la toxicité rénale, infections peu sévères ou dues à des bactéries dont les CMI aux aminosides sont basses : les posologies les moins élevées sont envisageables.
Particularités pédiatriques
Les posologies (mg/kg) chez le nourrisson et l’enfant sont les mêmes que chez l’adulte et la dose unique journalière reste la règle. Pour les nouveau-nés, en particulier les prématurés, le changement rapide des processus physiologiques durant la vie fœtale affecte les propriétés pharmacocinétiques des aminosides. Le volume de distribution varie en fonction du poids de naissance : plus ce dernier est faible, plus le volume de distribution est augmenté. La clairance des aminosides augmente rapidement (parallèlement à la clairance de la créatinine) en fonction de l’âge gestationnel et de l’âge postnatal (âge post-conceptionnel). De ce fait, plus que la posologie unitaire, c’est l’espacement entre les doses qui varie dans les proportions les plus importantes.
🔵 Durées de traitement
Dans la grande majorité des situations, un aminoside peut être arrêté après 48 à 72 heures de traitement (correspondant généralement à l’obtention des résultats de l’antibiogramme). En l’absence de documentation microbiologique et selon l’évolution clinique, il pourra être poursuivi au maximum 5 jours, y compris chez les patients neutropéniques en sepsis sévère ou en choc septique.
🔵 Sécurité d’emploi
Les risques de survenue de toxicités rénale et auditive augmentent pour les durées de traitement supérieures à 5-7 jours, même chez le sujet sain; ils sont majorés chez l’insuffisant rénal. La toxicité rénale est indépendante de la concentration plasmatique obtenue au pic. Pour les toxicités auditives et vestibulaires, aucune donnée ne montre l’existence d’une corrélation avec le pic, même si le traitement est administré en dose unique journalière.
🔵 Dosages plasmatiques
Le suivi du traitement peut nécessiter la surveillance des concentrations plasmatiques des aminosides. Le pic plasmatique (Cmax) évalue l’efficacité (atteinte des objectifs Pk/Pd) et la concentration résiduelle (Cmin) est prédictive de la toxicité. Le dosage plasmatique ne doit pas être systématique, mais réservé à certaines situations. En cas de traitement ≤ à 3 jours, aucun dosage n’est nécessaire chez les patients pour lesquels aucune modification des paramètres pharmacocinétiques n’est attendue.
Indications des dosages plasmatiques
Un dosage du pic plasmatique est conseillé après la 1re injection chez tous les patients sévères, surtout si des modifications des paramètres pharmacocinétiques (augmentation du Vd et/ou diminution de la diffusion tissulaire) sont probables : choc septique, brûlés, neutropénie fébrile, patients de réanimation en ventilation mécanique, obésité morbide, polytraumatisés, mucoviscidose…
Les dosages du pic doivent être effectués 30 minutes après la fin de la perfusion (dont la durée doit également être de 30 minutes).
Des taux inférieurs aux objectifs attendus (Tableau) doivent entraîner une augmentation de la posologie de l’injection suivante.
Un dosage de la concentration résiduelle est nécessaire uniquement si la durée de traitement est > 5 jours (dosage à effectuer après 48 heures de traitement) ou en cas d’insuffisance rénale. Ce dosage doit être répété 2 fois par semaine et s’accompagner d’une surveillance de la fonction rénale. Des taux résiduels (Cmin) supérieurs à ceux donnés dans le tableau 1, nécessitent d’espacer les injections.
Particularités pédiatriques
Les aminosides sont le plus souvent utilisés pour le traitement des infections urinaires ou néonatales. Dans le premier cas, la bactérie cible est E. coli dont les CMI sont basses. Dans le deuxième cas, les bactéries cibles sont le streptocoque B (pour rechercher une synergie) et E. coli. De ce fait, les valeurs du pic plasmatique recherchées pour la gentamicine (pour obtenir un ratio Cmax/CMI > 8 à 10) peuvent être inférieures aux valeurs citées ci-dessus (15 à 20 mg/l). En cas de risque d’infections avec un germe dont les CMI sont élevées (P. aeruginosa, Serratia…), surtout à craindre en cas d’infections liées aux soins, pour atteindre un ratio Cmax/CMI ≥ 8 à 10, il faut viser les objectifs de concentrations définis dans le tableau 1.
🔵 Terrains particuliers
Les objectifs PK/PD restent les mêmes quelle que soit la situation (sujets âgés, insuffisants rénaux, obésité morbide, grossesse et allaitement…)
Atchoum vous propose gratuitement des articles hebdomadaires, soutenez nous.
📨 Écrivez-nous à cette adresse pour nous suggérer une publication ou si vous voulez proposer votre article on a toujours besoin d’aide !
Partagez ! Commentez !
Et si vous avez des médias (photos, vidéos…) envoyez les nous via l'application pour implémenter nos articles ! (en haut à droite le bouton rouge).